Publié sur :
Publication Nicole Delépine - 2000
Voir la version PDF de cette publication :

Traitements individualisés des cancers de l'enfant
Nicole Delépine
Traitements individualisés des cancers de l'enfant
Cancer de l'enfant Pronostic
Enormes progrès ces 20 dernières années, qui ont transformé le pronostic.
2/3 des tumeurs malignes de l'enfant guérissent actuellement.
Traitement du Cancer de l'enfant : Objectif
Détruire la tumeur initiale.
Détruire les métastases visibles ou non.
Empêcher les récidives locales ou les métastases à long terme.
Mais effets secondaires sur les tissus sains :
À court terme
À long terme
Traitement du Cancer de l'enfant : Traitement Général
Chimiothérapie,
Hormonothérapie,
Immunothérapie.
Traitement du Cancer de l'enfant : Traitement local
Chirurgie,
Radiothérapie,
Laser.
Chimiothérapie des cancers de l'enfant
Limitations essentielles de la chimiothérapie :
Effet toxique sur les tissus sains et la toxicité immédiate parfois gravissime ainsi que les séquelles à long terme.
Les cellules d'emblée résistantes ou mutations après chimiothérapie, exigeant l'association de plusieurs drogues.
Modicité du coefficient de prolifération.
Difficultés de pénétration intratumorale.
Principales toxicités à court terme des drogues utilisées en oncologie pédiatrique
Méthotréxate Haute Dose : hépatique, rénale, hématologique (antidote = acide folinique).
Ifosfamide, Cyclophosfamide : rénale, hématologique, et neurologique pour l'Ifosfamide.
Antracyclines : cardiaque.
Vincristine, Vinblastine, Etoposide, Navelbine : neurologique.
Actinimycine D : hépatique, muqueuses.
Sels de platine : rénale, hématologique, neurologique.
Aracytine : hépatique, SNC.
Campto: syndrome cholinergique.
Taxotère, Taxol: syndrome pied-main.
Témodal: thrombopénie.
VP 16, Taxol, Taxotère: allaergie.
Prévention possible pour certaines toxicités
Bilan biologique adapté avant chaque cure et quotidiennement pour les cures sur plusieurs jours avec possibilité ainsi d'arrêter en cours de cure.
Bilan cardiaque : ECG et Échographie cardiaque avant les antracyclines.
Surveillance EMG pour les neuropathies.
Existence d'antidote: Acide folinique pour le MTX, de Mesna (Uromitexan) pour les cystites dues à l'holoxan et à l'endoxan.
Aide de la pharmacocinétique pour l'holoxan et le Méthotréxate.
Alcalinisation des urines et hyperhydratation pour le Méthotréxate.
Hyperhydratation pour les sels de platine.
Corticothérapie et antihistaminiques pour las allergies Vit B1, B6 pour les neuropathies.
Cardioxane et Lévocarnil pour les toxicités cardiaques des anthracyclines, utilisation d'anthracyclines moins cardiotoxiques comme la Thp-Adriamycine.
Répartition de la cure sur plusieurs jours avec possibilité d'arrêter ou de diminuer les doses en cours de cure si toxicité: ex Actinomycine D, Cysplatine
Atropine pour les syndromes cholinergiques.
Dose des principales drogues utilisées dans le service
La dose est calculée le plus souvent par rapport à la surface corporelle (qui tient compte du poids et de la taille); parfois en kg.
Thp-adriamycine : 30 à 60 mg/m² répartis sur 1 à 3 jours.
Vincristine : 1,5 mg/m² sans dépasser 2 mg par cure = cap dose.
Vinblastine : 3 à 5 mg/m² sur 1 jour.
Actinimycine D : 1,5 mg/m² sans dépasser 2 mg par cure = cap dose, en général répartie sur 5 jours.
Mode d'administraion Méthotréxate Haute Dose
Bilan rénal, hématologique, hépatique préchimio.
N'associer aucune drogue (CI absolue des AINS, des hépatotoxiques, du clamoxyl, ...)
Hyperhydratation IV et alcalinisation IV sur 3 à 6 h.
A H0 : si PH u >7,5 Méthotréxate iv sur 6H en Y avec du bicarbonate à 14/1000 IV
A H6 : méthotréxatémie (pour l'efficacité), arrêt de la base et faire boire 1,5 l/m² à J1; 2l/m² à partir de J2.
A partir de H14 : réhydratation IV si vomissements, à adapter quotidiennement.
A H20 : antidote = léderfoline per os ou IV si vomissements, à au mois 12 reprises toutes les 6 h, en adaptant les doses à la méthotréxatémie quotidienne H24, H48, H72, ... et à poursuivre jusqu'à obtenir une méthotréxatémie < 0,02 micromol/l
Poursuite de l'alcalinisation des urines 5 jours soit IV soit per os (citrate ce sodium)
Vit K si nécessaire.
Surveillance poids, diurèse, vomissement, PH u ; bilan rénal, hépatique et hémostase quotidien.
Mode d'administration de l'Ifosfamide = holoxan
Bilan rénal, hématologique, hépatique prè chimio.
Dose initiale prévue en répartition sur 5 jours puis adaptation de la dose à partir de J3 en fonction de la pharmacocinétique faite par le Dr Gourmel à Saint Louis.
Injection de Mesna = Uromitéxan pour la prévention des cystites hémorragiques et des troubles neurologiques.
Éviter les médicaments ayant des interactions avec le cytochrome 450 au niveau hépatique.
Surveillance poids, diurèse, vomissement, état de conscience.
Bilan sanguin rénal, hépatique quotidien.
Hydratation à adapter tous les jours en fonction des paramètres cliniques et biologiques.
Mode d'administraion de l'actinomycine D = cosmogen lyovac
Bilan rénal, hématologique, hépatique et hémostase pré chimio.
Contre indication des médicaments hépatotoxiques ou en cas d'hépatite virale connue.
Répartition de la dose sur 5 jours.
Bilan hépatique et hémostase quotidien avec arrêt en cas d'augmentation des transaminases ou de perturbation de l'hémostase.
Risque de décès par insuffisance hépatique si erreur de dose.
Traitements opposées aux complications intercurrentes des chimiothérapies
Transfusion de culots globulaires et/ou érythropoïétine.
Transfusion de culots plaquettaires.
Facteurs de croissance hématopoïétique: G.CSF, GM.CSF.
Transfusion de cellules souches remplaçant de + en + les greffes de moelle classiques et permettant l'administration de chimiothérapies plus toxiques.
Antibiothérapie lors des aplasies fébriles.
Complications de la corticothérapie utilisée essentiellement dans les tumeurs cérébrales
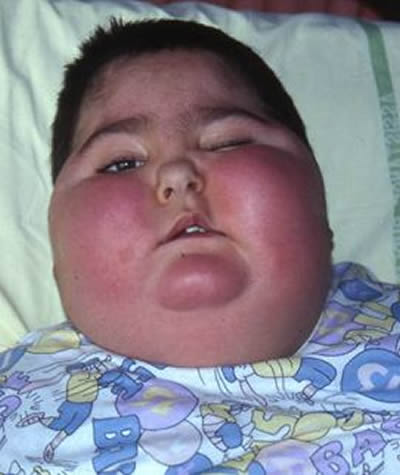
Syndrome de Cushing cortico-induit
Complications tardives des chimiothérapies
Cardiaques: Anthracyclines, Ifosfamide, Cyclophosphamide (ne pas dépasser 550 mg/m2 de Doxorubicine).
Rénaux : Cysplatine, Ifosfamide, cyclophosphamide.
Pulmonaires: Bléomycine (pas dépasser 260 mg/m2), Méthotréxate.
Neurologiques : Vinca-alkaloïdes.
Mutagénèse: Alkyllants, VP16
Lignée germinale: azoospermie, aménorhée réversibles.
Conclusion : Mode d'administration optimale des chimiothérapies
Primum non nocere.
Administration continue ou discontinue et pharmacocinétique pour améliorer l'efficacité et/ou diminuer la toxicité.
Chronologie d'administration des drogues pour favoriser les potentialisations.
Chimiothérapie néo adjuvante = préopératoire
Réduire le volume tumoral et faciliter la chirurgie conservatrice.
Traiter la maladie au stade occulte.
Adapter les doses de médicament à chaque malade et à chaque tumeur: antimitogramme in vivo.
Pas trop longue pour éviter la diffusion métastatique de cellules résistantes d'emblée ou secondairement: 4 à 9 semaines suivant la tumeur.
Chimiothérapie des cancers de l'enfant
Prévention et/ou traitement des métastases dans le même temps que la tumeur primitive.
Chimiothérapie pré-opératoire = néo-adjuvante
Chimiothérapie per et/ou péri-opératoire
Chimiothérapie post-opératoire = adjuvante
Etudes pilotes OS.DD1 & OS. DD11
Chimiothérapie préopératoire de 4 semaines :
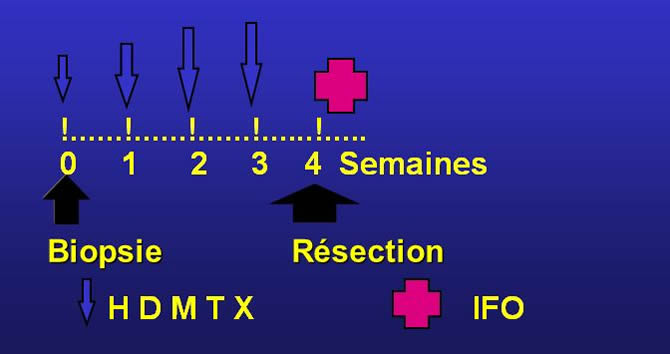
Méthotrexate haute Dose dans l'ostéosarcome
1re cure:
La dose dépend de l'âge :
18 g/m²: 5 ans
15 g/m² : 10 ans
12 g/m² : 15 ans
8 g/m² : 20 ans
A partir da la 2ème cure:
Augmentation des doses si H6 insuffisant, si réponse clinique, radiologique ou biologique insuffisante.
Apport de la pharmacocinétique en oncologie pédiatrique
Application au MTX Haute dose : Efficacité
Dosage à H6, obtenir un pic supérieur à 1000 ou 1500 µmol/l à chaque cure.
Corrélation entre la réponse tumorale et le pic sérique de méthotrexatémie
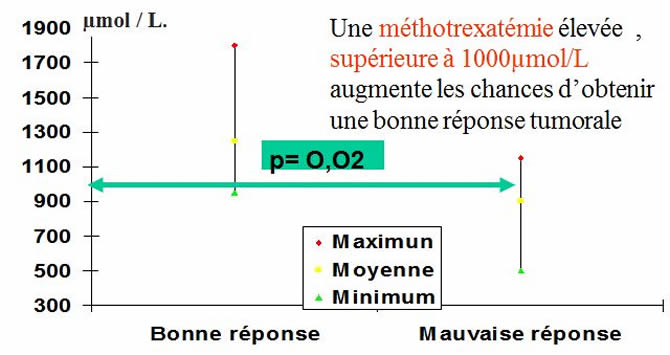
Apport de la pharmacocinétique en oncologie pédiatrique
Application au MTX Haute dose : Toxicité
Dosage à H24, H48, H72 et plus si nécessaire.
La dose d'antidote (Acide folinique) est adaptée suivant la méthotréxatémie du jour.
Celui-ci est poursuivi jusqu'à ce que la méthotréxatémie soit < 0,2µmole/l
Efficacité de la chimiothérapie préopératoire
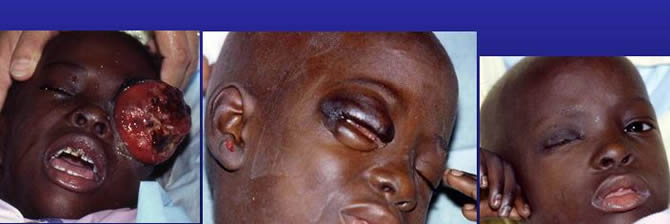
Diminution spectaculaire du volume tumoral ayant permis la chirurgie exérèse.
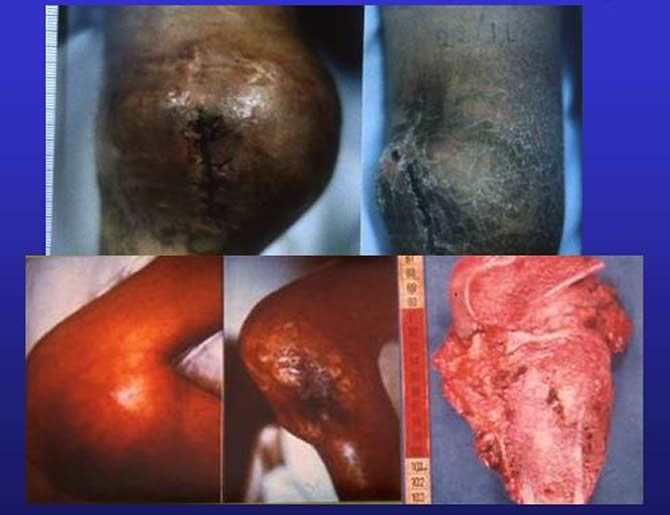
Diminution spectaculaire du volume tumoral ayant permis la chirurgie d'exérèse.
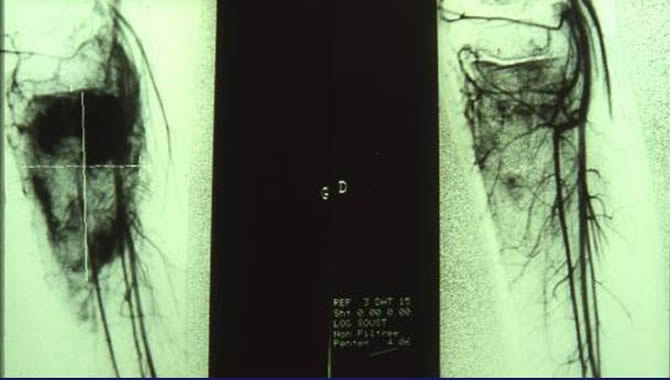
Diminution de l'hypervascularisation visible à l'angiographie
Critère histologique sur la totalité de la pièce de résection.
Pourcentage de nécrose tumorale aboutissant à une classification en bons, intermédiaires ou mauvais répondeurs.
Ostéosarcome chimiothérapie immédiate versus chimiothérapie secondaire
Dans les 48 à 72h postopératoire.
Sert à tuer les cellules tumorales éventuellement disséminées par la manipulation de la tumeur pendant la chirurgie, ou réveillées par les drogues anesthésiantes.
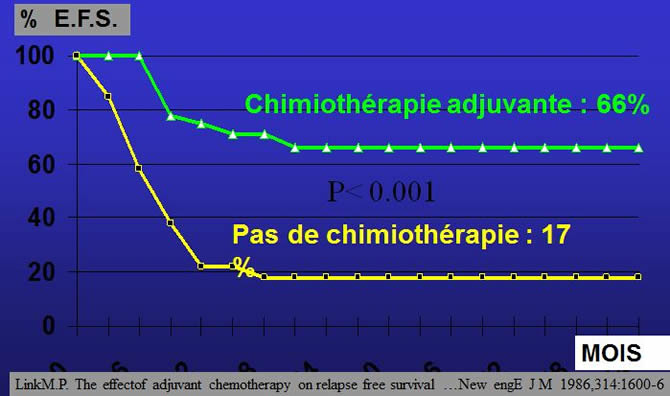
Chimiothérapie adjuvante = postopératoire
Longue,
Dépend du stagging initial,
Adaptée à chaque patient, suivant la réponse à la chimiothérapie préopératoire, la pharmacocinétique individuelle,
Multidrogues dont les drogues efficace en préopératoire pour contrer les résistances innées ou acquises.
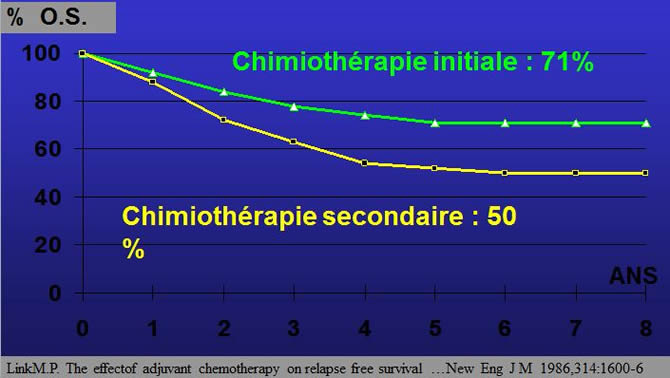
Ostéosarcome rôle de la chimiothérapie sur le taux de survie en rémission
Chirurgie dans le cancer de l'enfant : Deux objectifs
1°) Enlever la tumeur
2°) Eventuellement reconstruire
Chirurgie monobloc extratumorale
Monobloc
Ne pas ouvrir la tumeur, elle doit être enlever d'un seul bloc.
Extratumorale
Limites saines,
Ce caractère se vérifie en anatomopathologie: il doit exister une marge de sécurité de plusieurs mn de tissu sain.
Il y a 30 ans la chirurgie pour sarcome d'un membre se résumait à l'amputation.
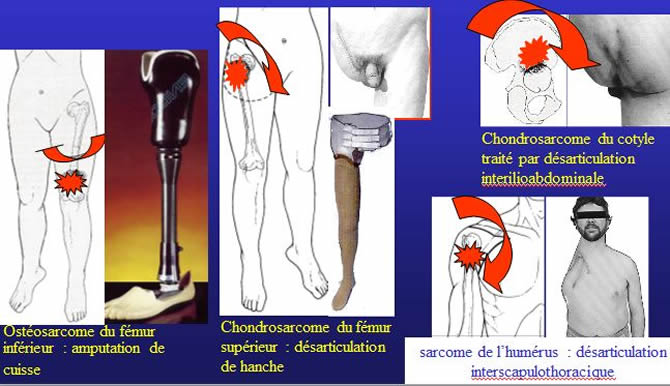
Progrès chirurgicaux : La chirurgie conservatrice
La Résection Monobloc Extra Tumorale enlève, sans séparer aucun élément des autres :
la tumeur, toutes ses extensions locales, la cicatrice et voie d'abord de biopsie, une couche de suffisante de tissu sain tout autour de la pseudo capsule.
La chirurgie conservatrice est possible même en cas de fracture
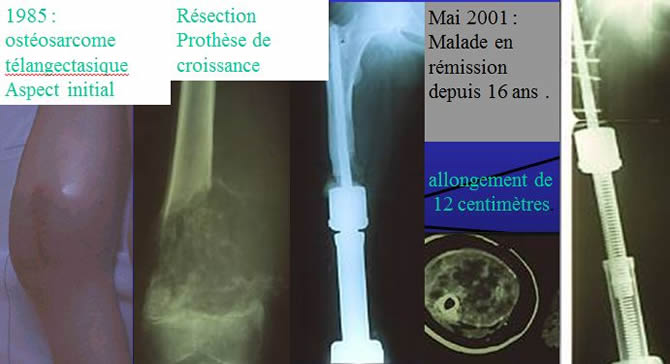
Reconstruction après chirurgie conservatrice de membre chez l'enfant
Prothèse de croissance en Titane.
4 générations.
Jusqu'à plus de 10 cm d'allongement possible.
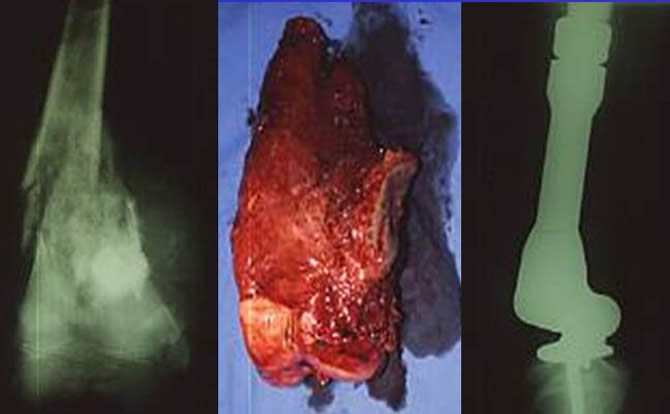
chirurgie conservatrice : grosse tumeur chez une enfant de 11 ans.
Dans l'ostéosarcome la chirurgie conservatrice est possible même en cas de très grosse tumeur.
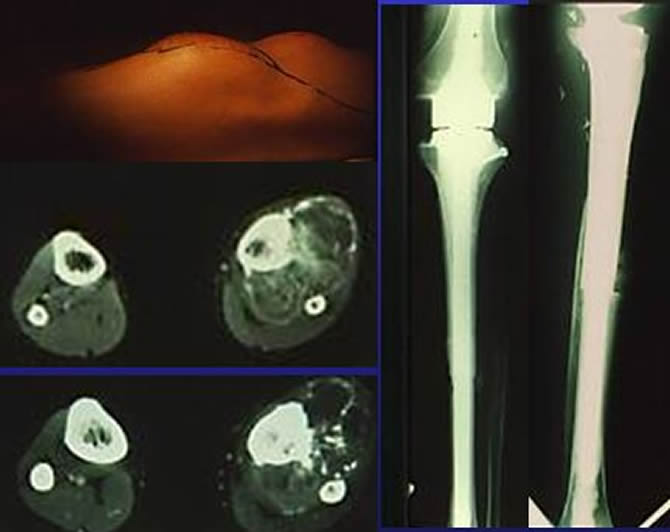
Très gros ostéosarcome du tibia. Résection monobloc du tibia et du péroné après chimiothérapie selon le protocole DD1. R.C complète depuis 19 ans
Radiothérapie chez l'enfant
A éviter au maximum
Séquelles locales importantes surtout sur un membre en croissance.
Séquelles cutanées importantes exposant aux infections de prothèses.
Cancer secondaire à long terme.
Réservée aux tumeurs cérébrales inopérables ou pour certaines histologies (lymphome), à la prophylaxie des rechutes méningées de leucémies du névraxe dans les tumeurs cérébrales.
Parfois en complément d'une chirurgie non extratumorale et à des doses plus faibles.
Complications de la radiothérapie
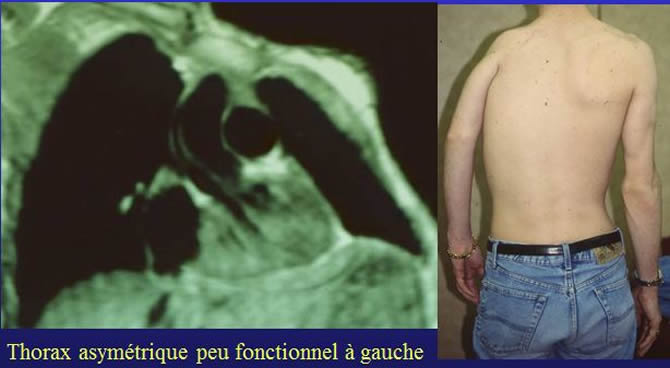
Malade traité à l'age de 4 ans pour par radiothérapie. Séquelles 10 ans plus tard.
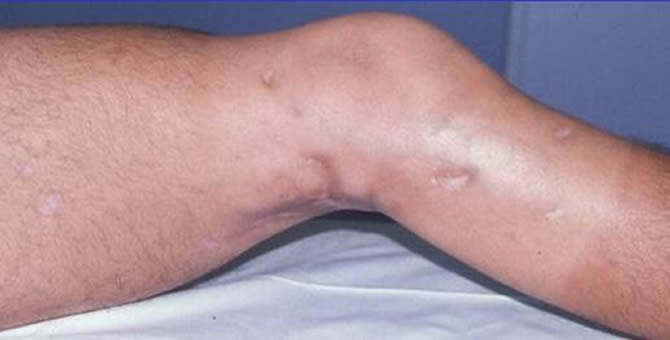
Malade traité 3 ans auparavant par radiothérapie. Vient pour reprise évolutive. Séquelles radiques sévères aux limites bien nettes. Genou raide en flessum.
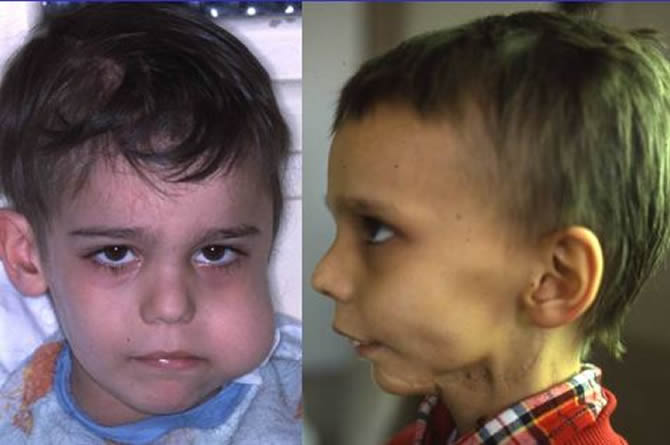
Suivi stomatologique et reconstruction à l'adolescence.
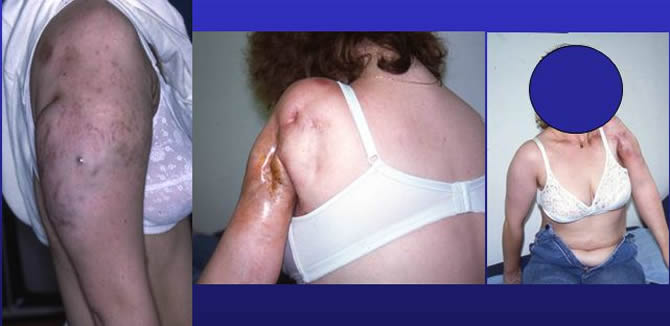
Séquelles de la radiothérapie.
Cancer de l'enfant : Résultats et conclusions
Meilleur pronostic pour les petites tumeurs sans métastases visibles.
Importance du diagnostic précoce.
Si un protocole donne de bons résultats ne pas chercher à alléger.
Encore beaucoup de progrès à faire pour les guérir tous les cancers de l'enfant.
Amélioration les 30 dernières années : 70% à 80% sont actuellement guérissables
Années 60: amélioration pour le Hodgkin.
Années 70: amélioration pour les lymphomes non Hodgkinniens et les L.A.L.
Années 80: amélioration pour les L.A non lymphoblastiques, les tumeurs germinales, les sarcomes des os.
Encore beaucoup de progrès pour les tumeurs cérébrales et les neuroblastomes.
Résultats: statistique en Grande Bretagne
1987-1991: % de 1ère RC à 5 ans
Gonades: 90%
Hodgkin: 90%
Rétinoblastome bon pronostic: 90%
L.N.H, L.A.L: 70%
Wilms: 80%
Ostéosarcome: 60%
Cerveau et moelle épinière: 55%
Rhabdomyosarcome: 55%
Ewing, L.A.N.L: 50%
Neuroblastome: 40%
Amélioration de 15 à 20% depuis.
Ostéosarcomes: Nos Résultats 1980-2000
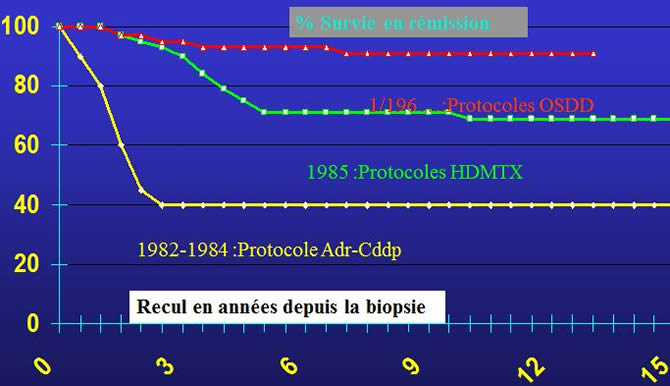 Résultat de nos protocoles EWDD chez l'enfant atteint de sarcome Ewing non métastatique.
Résultat de nos protocoles EWDD chez l'enfant atteint de sarcome Ewing non métastatique.
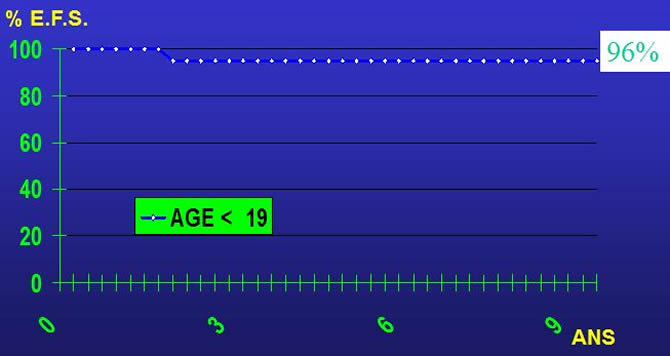
25 patients âgés de moins de 19ans vus pour Ewing localisé.
Cancer de l'enfant : Résultats et conclusions
Meilleur pronostic pour les petites tumeurs sans métastases visibles.
Importance du diagnostic précoce.
Si un protocole donne de bons résultats ne pas chercher à alléger.
Encore beaucoup de progrès à faire pour les guérir tous les cancers de l'enfant.
Rôle du médecin traitant dans la prise en charge d'une tumeur solide chez un enfant
Pivot du diagnostic précoce initial et de l'orientation en urgence vers un service spécialisé.
Intermédiaire entre le service de cancérologie et la famille.
Suivi à domicile de l'enfant pendant les inter-cures.
Suivi après la guérison définitive ou accompagnement de l'enfant pour une maladie résistante.
Unité d'oncologie pédiatrique du Docteur Nicole Delépine
Points clefs
Origines
Service de pédiatrie générale Hérold :
1973-1988 développement d'une activité d'oncologie pédiatrique en coopération avec le service des PR G Mathé, Misset Jasmin et d'orthopédie d'Henri Mondor. Docteur Gérard Delépine qui développe la chirurgie conservatrice pour les tumeurs osseuses et des parties molles.
Service de pédiatrie à orientation oncologique PR JC Desbois 1988-98 à l'hôpital Robert Debré (15 lits).
Transfert à Avicenne : unité réduite à sept lits de 1999-2004
Accord du 19 octobre 2004 entre la direction des Hôpitaux et l'APHP :
Création d'une unité de 13 lits (+ 2 HDJ) à RP pour assurer "le libre choix thérapeutique" des parents dont les enfants sont atteints de cancer.
Spécificité : que veut dire libre choix thérapeutique ?
Actuellement la position de la SFCE est de faire rentrer un maximum d'enfants dans des essais thérapeutiques (80% le sont)
(cf.rapport Sommelet au sénat )
Or un certain nombre de pathologies sont relativement curables traitées dans de bonnes conditions et ont des pertes de chances de survie si intégrées dans des essais.
le dogme
la méthode des essais thérapeutiques, légitime dans certains cas (essais de phase II ou III et dans des maladies encore peu curables pour les phases IV) devient le dogme appliqué dans tous les cas et ne concluant presque jamais.
Chaque article relatant un essai clinique appelle un autre essai clinique et ainsi de suite : "la plupart des essais sont destinés à s'ajouter à d'autres essais".
Comme tout dogme, il attire l'inquisition et l'hégémonie amenant aux "polémiques" actuelles : un tel serait "contre les essais" (le diable!) l'autre pour, le bon sujet!
Les essais thérapeutiques contrôlés ne sont pas nécessairement source de progrès
Certains groupes de malades l'ont comprisne souhaitent pas attendre des résultats incertains et trop lents.
Ainsi les associations de malades souffrant de SIDA ont réussi à imposer la trithérapie sans passer par des essais contrôlés qui en auraient retardé l'application.
Les progrès en oncologie pédiatrique ne sont pas venus des essais systématiques
Les essais standardisés (et/ou randomisés) ne sont pas toujours fiables.
Ils constituent une base de données biaisée et ne respectent pas l'éthique.
En particulier le consentement éclairé avec informations sur les autres possibilités ouvertes.
Ces essais sont trop souvent présentés comme "le traitement de référence national ou international", le traitement "unique" possible en l'état actuel de la science.
Démonstration de ces assertions :
Ma liberté de soigner de Nicole Delépine aux éditions Michalon 2006.
Conférence à l'UQUAM 30 mai 2006 sur "essais thérapeutiques mythes et réalités". (voir aussi :
essais thérapeutiques)

Il peut y avoir conflit entre la recherche d'une certitude statistique et la recherche de l'excellence pour chaque cas particulier.
Cancérologie infantile les essais thérapeutiques contrôlés n'ont pas été source notable de progrès
Analyse des courbes de survie.
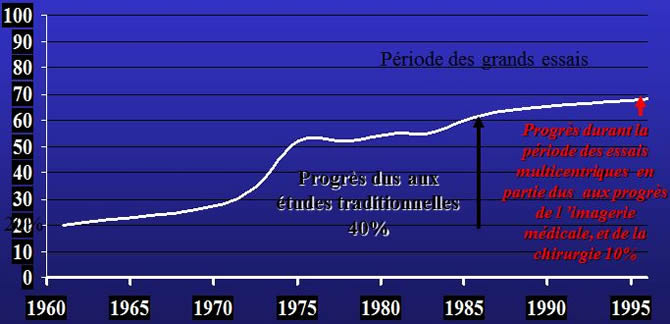
Grande majorité des gains de survie obtenue entre 1970 et 1985 avant l'ère des essais thérapeutiques randomisés systématiques. Depuis 1985 les progrès stagnent.
La période des grands essais multicentriques correspond à une diminution des progrès avec aplatissement des courbes.
 Survie des enfants souffrant d'ostéosarcome entre 1983 et 1994 en Europe
Survie des enfants souffrant d'ostéosarcome entre 1983 et 1994 en Europe
Ensemble de l'Europe, la survie à 5 ans atteignait 60,8% en 1983, passée à 60,4% en 1994.
Cet échec par rapport au protocole de Rosen (82% dès 1982) est directement lié à l'instauration de protocoles multicentriques avec abandon des règles que le DR Rosen avait établies.
Chilhood cancer survival trends A Eurocare Working Group Study Gatta G et al.J.Clin.Oncol. 2005 :23; 3742-3751
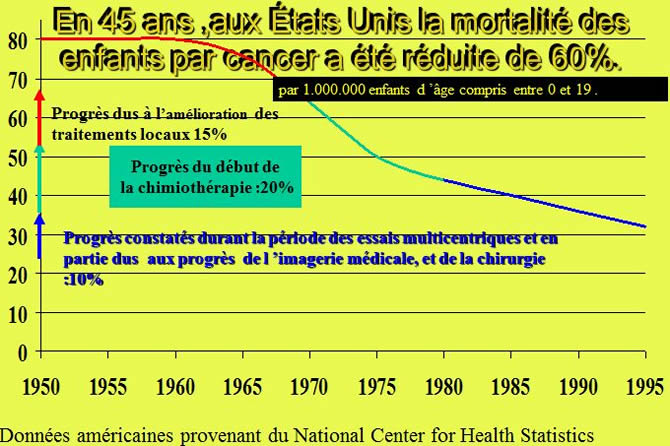
Cancers de l'os (USA)
L'essentiel des gains de survie (40%/50%) des progrès datent d'avant la période des grands essais multicentriques.
 Données américaines provenant du National cancer Institute (End Result Group) pour les périodes1960-1963 et 1970-1973 et du SEER Program pour les périodes 1974-1996
La médecine selon Hippocrate
Données américaines provenant du National cancer Institute (End Result Group) pour les périodes1960-1963 et 1970-1973 et du SEER Program pour les périodes 1974-1996
La médecine selon Hippocrate
"donner à chaque patient le meilleur traitement connu en l'état actuel de la science pour sa maladie" en adaptant le traitement à ses propres caractéristiques et à celles de sa tumeur (selon réponse clinique, pharmacologique iconographique, etc). La médecine selon Hippocrate est notre choix dans la grande majorité des situations.
Libre choix thérapeutique
C'est aussi le choix de nombreux parents regroupés en associations :
Association Ametist créée en 1991 devant la mise en cause du service d'oncologie pédiatrique de Robert Debré et la polémique diffamatoire sur son existence.
Association Regarde la Vie : distractions de enfants mais aussi participation active à la sauvegarde de l'unité et bien d'autres.
Le service du Docteur Nicole Delépine : Pathologies
Toutes les tumeurs solides de l'enfant et de l'adolescent. Points forts :
Sarcomes des os et des parties molles.
Tumeurs cérébrales.
Tumeurs neuroendocriniennes (travail avec le GTE anciennement GETC).
La vie de l'unité
En dehors des soins médicaux et paramédicaux, aussi festif et distrayant que possible (pique nique, mini-spectacles, anniversaires, sorties, projet SLAM). De nombreux intervenants bénévoles visent à aider psychologiquement les patients en leur proposant des activités (art-thérapie) et/ou la réalisation d'un rêve ou mieux d'un projet de vie.
Objectifs : Développement de la réflexion sur l'éthique en cancérologie pédiatrique
En particulier sur les fins de vie et le concept d'euthanasie passive, la psycho-oncologie,
les soins palliatifs et le traitement de la douleur en pédiatrie.
Les essais thérapeutiques en pédiatrie en collaboration avec le Geirso de l'université UQUAM (québec) (groupe d'études sur l'interdisciplinarité et les représentations sociales)
Participation au groupe d'études sur la chaîne des médicaments.
Objectifs : poursuite et développement de l'adaptation thérapeutique en oncologie pédiatrique
Par l'étude pharmacologique des antimitotiques.
Théorique : participation au groupe de pharmacinétique oncologique de la fédération des centres de lutte contre le cancer (GPCO) depuis sa création.
Pratique au lit du malade (collaboration avec le service de biochimie de Saint Louis)
Objectifs: poursuite et développement des études immunologiques
Etude immunologique des patients cancéreux en collaboration avec l'université de Liège et des oncologues du centre de Charlebourg et des patients porteurs de matériel étranger depuis de nombreuses années en collaboration avec des immunologistes de l'APHP et du CHU d'Angers et les orthopédistes du service "réseau titane".
Objectifs : tumeurs osseuses et imagerie
Poursuite de l'étude de l'intérêt des nouvelles techniques d'imagerie en pathologie osseuse et des parties molles de l'enfant et de l'adolescent dans une double optique :
Evaluation, efficacité dans le dépistage des métastases et comparaison des techniques (IRM SCAN PET-SCAN).
Etude médico-économique.






















