Publié sur :
Congrès Service Oncologie Pédiatrique - 2005
Voir la version PDF de cette publication :

Résultats des prothèses composites au ciment après resection acetabulaire pour sarcome.
G. Delepine, F. Delepine, T. Sokolov, P. Hernigou, D. Goutallier,
Nicole Delepine
Résultats des prothèses composites au ciment après resection acetabulaire pour sarcome.
Résumé :
De 1990 à 1998, les auteurs ont traité 27 malades atteints de sarcome osseux atteignant le cotyle par résection monobloc et reconstruction par prothèse composite au ciment. Cet implant associe un bloc de ciment renforcé par de longues vis fixées dans le sacrum à une cupule métallique sur laquelle on cimente un cotyle de prothèse totale de hanche.
Les complications postopératoires ont été nombreuses, dominées par l'infection (15 %), la luxation (33 %) et les récidives (17 %). Un tiers des malades a nécessité une réintervention.
Chez les 24 malades qui ont conservé leur prothèse, le résultat fonctionnel final est bon ou excellent avec une marche facile sans canne, une flexion moyenne de hanche atteignant 100°, une inégalité habituellement inférieure à 1 centimètre et une indolence complète ou presque.
L'évaluation radiologique des implants composites est également satisfaisante : avec un recul moyen de 5 ans, aucun descellement mécanique pur n'a été observé.
La comparaison des résultats fonctionnels de cette prothèse composite au ciment à ceux des autres techniques de reconstruction acétabulaire, décrites dans la littérature, souligne les avantages de ce procédé simple, rapide et anatomique.
Un recul plus long, permettant d'évaluer la tenue du matériel à long terme est, cependant, nécessaire avant d'un généraliser les indications.
Abstract :
Since 1990, 27 patients with peri-acetabular bone sarcoma have been treated by internal hemipelvectomy followed by « hand on » innominate prosthesis with constrained total hip prosthesis. The hand on innominate prosthesis is made of a titanium cup, a set of long titanium screws and 2 or 3 packs of gentamycin loaded ciment.
A lot of postoperative complications have been observed ; deep infection (15 %), hip prosthesis dislocation (33 %) and local recurrence (17 %). 9 patients (33 %) had to be reoperated.
A last follow up 24 patients still had their composite prosthesis. The mean functional result, rated according modified Ennecking's staging system, was 83 %.
This result is similar to those described in the literature for custom made innominate prosthesis and much better than those of alternative reconstructive procedures.
Such a procedure can be used even after total iliac wing resection.
The advantages of such procedure plae for using it extensively after acetabular resection. But long term follow up is necessary to validate the indications.
Introduction :
L'os iliaque est, après le fémur, la deuxième localisation (15 %) des sarcomes osseux.
Le traitement par résection large de telles tumeurs nécessite, près d'une fois sur 3, la résection au moins partielle, du cotyle, intervention hémorragique, longue et éprouvante pour le chirurgien, les anesthésistes et le malade. Après une telle exérèse la reconstruction est, souvent, difficile en raison de la perte habituelle des repères anatomiques. Dans cette situation, la prothèse composite de l'os iliaque au ciment représente une solution originale. La prothèse composite associe un bloc de ciment, de longues vis de fixation, la tête et le col du fémur du malade utilisés comme autogreffe et une cupule métallique sur laquelle on cimente un cotyle rétentif de prothèse totale de hanche. Cet article décrit les aspects techniques et évalue les résultats orthopédiques à moyen terme de cet implant.
Matériel :
Critères d'inclusion dans l'étude :
De 1990 à 1998, nous avons traité 27 malades atteints de tumeurs de l'os iliaque présentant les critères d'inclusion de cette étude :
- Tumeur osseuse maligne primitive prouvée histologiquement atteignant l'os iliaque et obligeant à une résection de la zone acétabulaire éventuellement élargie aux zones adjacentes (alaire et/ou obturatrice) (figure 1).
- Reconstruction utilisant une prothèse composite de l'os iliaque et une prothèse totale de hanche.
- Surveillance postopératoire d'au moins 6 mois permettant d'évaluer le résultat fonctionnel et les complications éventuelles.
La prothèse composite : Notre matériel reprend le concept de prothèse composite décrit en 1978 par Johnson (21). Il en améliore, les qualités mécaniques en solidarisant les vis par une cupule métallique et la fixation en permettant une visée du cotyle vers le sacrum selon les lignes de force principales.
La prothèse composite de l'os iliaque se compose d'une cupule métallique en titane, de longues vis à spongieux et de 3 à 4 paquets de ciment sur laquelle on cimente une prothèse totale de hanche. La cupule métallique (figure 2) n'est pas un anneau de soutien cotyloïdien ordinaire ; Il s'agit d'une sorte de casquette avec un fond et une visière percée de 2 rangées de trous (au total 5 à 6 trous pour le fond et 5 à 7 pour la visière). Chaque trou est semblable à une meurtrière et permet un débattement des vis d'environ 30° autour de la position médiane. Le but de la fixation est de reconstruire les lignes de force, définies par Harrington (19), comme l'arc boutant qui va du toit du cotyle à la colonne vertébrale (aileron sacré ou cinquième vertèbre lombaire). L'ancrage inférieur éventuel dans le pubis ou dans l'ischion, utile pour aider au bon positionnement de la cupule métallique et pour limiter le risque de hernie abdominale n'est pas mécaniquement indispensable. Pour renforcer le montage et aider à la reconstruction d'un arc boutant interne osseux, la tête et le col du fémur sont utilisés comme autogreffe (figure 3).
Casuistique (tableau 1) :
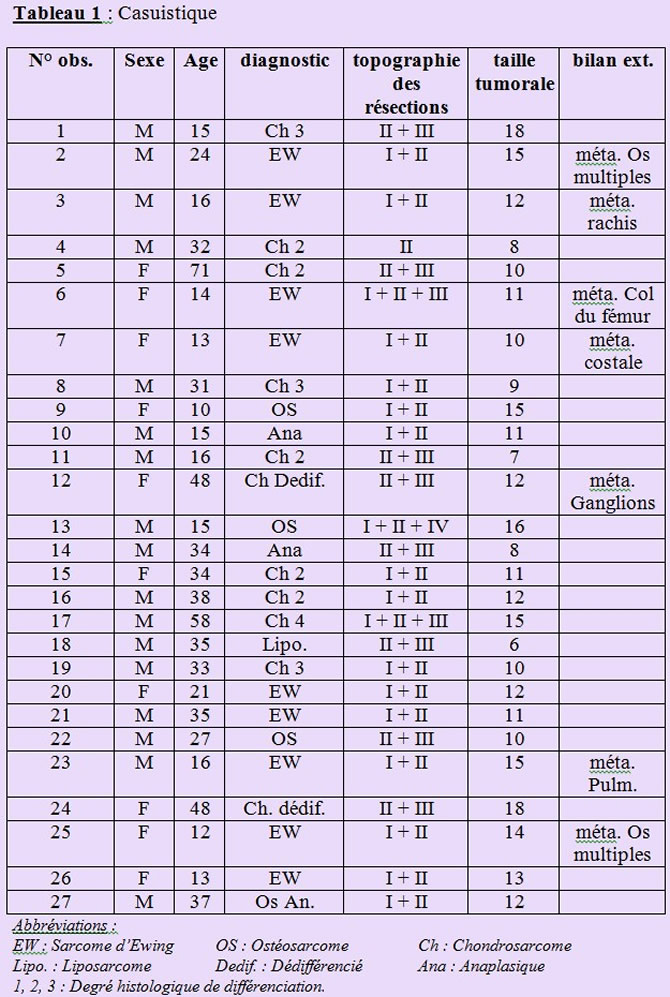
Les malades, d'âge moyen de 28 ans lors de la biopsie (âge médian : 24 ; extrêmes : 10-71) étaient de sexe masculin dans 17 cas et féminin dans 10. Le diagnostic histologique était dominé par les chondrosarcomes (11 cas) chez l'adulte, le sarcome d'Ewing chez l'enfant (9 cas), et l'ostéosarcome (4 cas) chez l'adulte jeune. Un liposarcome et deux sarcomes anaplasiques complétaient la série. A l'exception d'une tumeur, tous les sarcomes traités envahissaient les parties molles péricotyloïdiennes. Au premier bilan, 7 malades (6 sarcomes d'Ewing et un chondrosarcome dédifférencié) présentaient déjà des métastases : Métastases osseuses 4 fois, métastase ganglionnaire 1 fois, métastases osseuses et pulmonaires 2 fois.
Au total, selon la classification proposée par Ennecking (14), il s'agissait d'une tumeur IA dans 1 cas, IB dans 1 cas, IIB dans 18 cas et IIIB dans 7 cas. 18 malades ont été traités en première main. Les 9 autres nous avaient été adressés après biopsie, chimiothérapie d'induction ou rechute locale ou générale.
Méthode :
Technique opératoire : La technique opératoire a été adaptée à chaque malade et à l'extension tumorale locale. Nous donnerons ici les grands principes concernant le bilan préopératoire, la préparation des malades, l'installation, les voies d'abord et les points importants de la reconstruction.
Bilan préopératoire : 26 des 27 résections débordaient la zone péricotyloïdienne. 15 d'entre elles intéressaient le cotyle et l'aile iliaque, 8 le cotyle et une partie du pourtour obturateur, 2 envahissaient toute l'aile iliaque et s'étendaient à l'aileron sacré et les 2 dernières intéressaient les 3 zones.
Le bilan préopératoire local a comporté, dans tous les cas, un examen tomodensitométrique et dans 22 cas une IRM. Dans notre série, la définition du scanner en coupes transversales se révélait habituellement meilleure pour l'étude des parties molles. L'IRM en coupes frontales était, par contre, souvent plus démonstrative pour juger de l'extension intra-osseuse par rapport au cotyle, à la sacro-iliaque et au pubis et dans la recherche de skip métastase. La phlébographie n'a été pratiquée qu'en cas de suspicion de thrombus tumoral intraveineux devant la constatation d'une grosse jambe et d'un arrêt du flux sanguin au Doppler. L'artériographie n'a pas été systématique mais utilisée seulement pour les grosses tumeurs de haute malignité (ostéosarcome ou sarcome d'Ewing) en vue d'une embolisation préopératoire éventuelle. Le bilan général a comporté, au minimum, outre les examens biologiques préopératoires, un scanner des poumons et une scintigraphie osseuse.
Préparation psychologique des malades :
Le consentement éclairé du malade a été obtenu dans tous les cas après un minimum de 2 à 3 consultations. Les détails de l'intervention, des complications per et postopératoires possibles, de la rééducation, de la fonction postopératoire prévisible et de la surveillance ultérieure nécessaire ont toujours été largement précisés au malade. La nature cancéreuse de la maladie lui a été rappelée mais les aspect les plus pénibles de l'évolution spontanée de son cancer ne lui ont été donnés qu'en cas de demande précise et motivée ou de réticences au traitement chirurgical indispensable. Cette information préopératoire s'est presque toujours révélée utile au malade. Après une phase d'angoisse bien compréhensible, la plupart des patients ont montré une détermination forte et un désir de participer au combat contre leur maladie très utile en postopératoire. Dans 2 cas cependant, l'information préopératoire a aggravé la dépression préexistante du malade.
Installation du malade sur la table d'opération :
Cette installation est capitale. Elle varie selon l'étendue et la topographie des résections. La position habituelle est un ¾ dorsal permettant de basculer le malade tantôt sur le dos, tantôt sur le côté en jouant sur le roulis de la table. Intubation, sonde vésicale (et parfois urétérale du côté de la tumeur), apport veineux multiple des membres supérieurs et de grandes réserves de sang sont nécessaires.
Les voies d'abord ont été adaptées à la topographie , à l'étendue précise de la résection et aux éventuelles cicatrices préexistantes.
L'incision de base suivait la crête iliaque de l'épine iliaque antéro-supérieure à l'épine iliaque postéro-supérieure.
Lorsque la résection intéressait les zones II et III (cotyle et pourtour obturateur), l'incision précédente a été prolongée en dedans en ilio-inguinal jusqu'au pubis, la hanche était abordée par une incision postérieure séparée (figure 4). Lorsque la tumeur n'envahissait ni les fessiers ni la crête iliaque, l'ostéotomie de toute la crête iliaque rabattue ensuite dans la fesse a permis d'aborder la face externe de l'os iliaque en conservant l'insertion osseuse des abducteurs de hanche, refixée en fin d'intervention par des vis (figure 5).
Lorsque la résection comportait les zones I et II (cotyle et aile iliaque) l'incision était, habituellement, prolongée vers l'arrière soit horizontalement vers le rachis (tumeur envahissant la sacro-iliaque) soit verticalement le long de la crête iliaque postérieure. Pour aborder la hanche par voie antérieure, l'incision était prolongée en bas en dehors vers le grand trochanter puis longitudinalement le long du bord externe du fémur comme une voie externe (figure 6).
Principes de l'exérèse :
L'exérèse a suivi les règles habituelles de la cancérologie orthopédique. La tumeur, son extension aux parties molles et les voies d'abord éventuelles de la biopsie ont été enlevés en monobloc extratumoral avec une couche suffisamment épaisse de tissus sains autour de la pseudocapsule tumorale. L'examen histologique a permis de classer l'exérèse en large (exérèse passant partout à distance de la pseudocapsule) -12 cas-, marginale (la pseudocapsule a été mise à nu au moins en un point) -10 cas-, ou contaminé (effraction au moins en un point de la pseudocapsule tumorale) : 5 cas.
L'examen histologique a, en outre, précisé la réponse de la tumeur à la chimiothérapie préopératoire administrée aux malades atteints d'ostéosarcome et de sarcome d'Ewing.
Technique de reconstruction :
Le premier temps de la reconstruction consiste à placer la cupule métallique au mieux. Ce temps est facile lorsque l'exérèse a épargné des éléments reconnaissable du cotyle ou des zones immédiatement adjacentes. Il est difficile dans les autres cas d'autant que l'installation « flottante » du malade sur la table d'opération ne permet pas de disposer d'un plan de référence fiable comme dans les prothèses totales de hanche : de plus les radiographies peropératoires ne sont pas d'interprétation aisée. Lorsque la cupule métallique se trouve dans la position souhaitée, on l'immobilise par 2 vis dans les résidus du pourtour obturateur ou de l'aile iliaque. Après nouvelle vérification de la position, la fixation principale est réalisée sous contrôle direct de la vue à l'aide de vis de 8 à 15 cm fixées dans l'aileron sacré ou dans le corps vertébral de L5 ou du sacrum, après repérage de l'émergence des racines L5 et S1. 4 à 6 vis sont généralement suffisantes. On doit éviter, lors du serrage, une bascule intempestive de la cupule. Quelques vis supplémentaires partant du fond de la cupule prothétique dans les résidus de l'aile iliaque, de la branche ilio-pubienne et dans la tête et le col de fémur réséqués utilisés comme greffons endopelviens complètent utilement le montage.
Le modelage de l'os iliaque en ciment et le cimentage du composant polyéthylène de la prothèse totale de hanche peuvent alors être réalisés. Ils nécessitent, généralement, 2 à 3 paquets de ciment. L'adjonction d'antibiotiques au ciment paraît indispensable dans cette chirurgie dont la complication la plus grave est l'infection. Le modelage précis n'est pas un temps facile. Il requiert habituellement 4 mains (celles de l'opérateur et celles du 1er aide). Tandis que l'opérateur vérifie la qualité du contact entre le ciment et l'os résiduel en dedans, entre le ciment et la cupule métallique en bas et en dehors et la reconstruction d'une échancrure sciatique non traumatisante pour le nerf sciatique et l'artère fessière, l'aide doit maintenir la cupule rétentive de la prothèse totale de hanche dans la position choisie et vérifier que la néo-aile iliaque au ciment soit suffisamment petite pour permettre une fermeture facile des muscles sans tension. Une fois que la polymérisation du ciment est terminée, on contrôle la solidité du montage en tractant fortement sur le néocotyle pour voir si on peut entraîner le pelvis et le rachis sans micro-mouvements entre la prothèse composite et l'os résiduel.
Il ne reste plus qu'à préparer le fémur et à cimenter une prothèse fémorale. La fermeture musculaire doit être soigneuse et dure souvent près d'une heure.
Soins postopératoires :
Une antibiothérapie préventive double comportant un antibiotique efficace contre les anaérobies est indispensable pour une durée dépassant d'un jour ou deux celle du drainage par redons (en pratique une semaine en moyenne). Dans cette chirurgie lourde dont une des complications est l'hématome, première source d'infection, nous ne donnons pas d'anticoagulant préventifs durant la première semaine. Par contre, le contrôle de l'absence de thrombus est systématique par Doppler répété, complété par une phlébographie en cas de doute et des anticoagulants curatifs en cas de besoin.
Le premier lever est habituellement réalisé au 2 ou 3ème jour postopératoire en présence d'un kinésithérapeute. Le port d'une ceinture antiluxation représente un adjuvant utile dans la prévention des luxations. L'appui est soulagé par 2 cannes pendant 45 jours afin de ne pas tirer trop précocement sur les sutures musculaires. La durée de la rééducation dépend de l'état général des malades et de l'étendue des exérèses musculaires qu'il a fallu réaliser. Une marche facile est habituellement obtenue en 3 à 6 mois. La disparition de toute boiterie nécessite 6 à 12 mois ; elle est inconstante.
Tous les malades ont été suivis par leur chirurgien et éventuellement par leur chimiothérapeute. Outre les examens cliniques et les radiographies standard de face et de ¾, un scanner du bassin, un scanner pulmonaire, une scintigraphie osseuse corps entier constituent le bilan standard de surveillance répété tous les 3 mois pendant les 2 ans postopératoire puis tous les 6 mois pendant les 2 ans qui suivent puis annuellement.
Dans cette série, le recul moyen de surveillance des prothèses est de 64 mois (minimal 9, maximal 103). 19 malades ont été suivis au moins 2 ans et 10 d'entre eux plus de 5 ans.
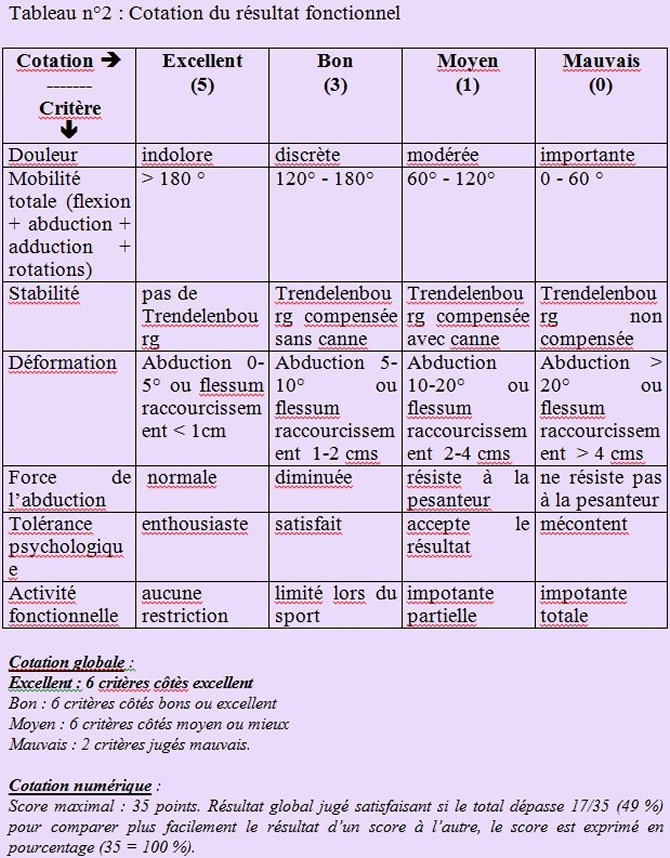
Le taux de survie global et le taux de survie en rémission ont été calculés selon la méthode de Kaplan et Meier. Le résultat fonctionnel a été évalué selon la cotation d'Ennecking (11, tableau 2) qui prend en compte indépendamment 7 critères (douleur, mobilité, stabilité, déformation, force de l'abduction, tolérance psychologique, fonction usuelle), cotés de 1 à 5 donnant, pour une hanche normale, un total de 35 points (100 %). Le résultat fonctionnel du procédé de reconstruction a été évalué au dernier examen pour les malades qui n'ont pas eu de récidive locale et au dernier examen avant la récidive locale pour les 5 patients qui en ont été atteints.
Résultats :
Complications postopératoires :
Cette chirurgie lourde a été émaillée de complications nombreuses.
L'infection représente, sans conteste, la plus sévère des complications orthopédiques. Observée chez 4 malades (15 %) au cours des traitements par chimiothérapie aplasiante (3) ou après radiothérapie entraînant une nécrose cutanée (1). Une infection a pu être éradiquée par simple nettoyage. L'ablation de l'ensemble du matériel a été nécessaire dans les 3 autres cas. Un malade a secondairement subi la repose d'une prothèse en selle ; 2 malades sont restés avec un membre ballant.
La luxation de la prothèse de hanche a représenté la complication la plus fréquente du début de notre expérience. Elle est survenue chez 9 malades (33 %). 5 d'entre eux ont souffert de luxation récidivante (de 2 à 6 fois) dans les 3 mois postopératoires. Cette fréquence de luxation paraît liée à l'insuffisance des muscles abducteurs mais aussi au positionnement parfois imparfait du cotyle prothétique ; 4 des malades qui ont souffert de luxation ont du être réopérés pour reposition, changement de cotyle ou mise en place d'une butée antiluxation.
3 malades ont présenté une phlébite mais aucun n'a fait d'embolie pulmonaire.
Des atteintes partielles du nerf sciatique (2) ou du nerf crural (2) ont été observées chez 4 malades. Dans 1 cas, la paralysie était la conséquence de la résection de la racine L5 englobée dans la tumeur ; la paralysie des releveurs du pied a récupéré presque complètement en 2 ans et la malade ne s'en plaint plus. Les 2 paralysies crurales ont été constatées au réveil d'exérèses particulièrement difficiles. Elles ont toutes les 2 récupéré en, respectivement, 3 et 6 mois. La seule malade qui souffre encore de séquelles neurologiques est une malade dont la paralysie sciatique est survenue après une luxation de la prothèse de hanche alors qu'elle était en aplasie grave ; la luxation, irréductible orthopédiquement a nécessité une intervention de reposition sanglante qui n'a pu être réalisée qu'après 3 semaines de luxation et de compression du nerf sciatique.
Une nécrose cutanée est survenue chez 6 patients ; elles étaient partielles et ont guéri par cicatrisation dirigée dans 3 cas. Les 3 autres malades ont été réopérés par excision-suture.
Aucun malade n'est mort durant l'intervention ou durant les 3 mois qui ont suivi celle-ci.
Deux descellements prothétiques ont été observés. Aucun n'est purement mécanique. Le premier est secondaire à une infection profonde survenue durant l'aplasie à la suite d'une cure de chimiothérapie lourde pour sarcome d'Ewing ; il a été traité par ablation du matériel ; la survenue de métastases entraînant la mort dans les 18 mois qui ont suivi l'exérèse n'a pas permis d'envisager une reconstruction secondaire.
Le deuxième descellement a, en fait, révélé une récidive locale dans la zone d'ancrage du matériel ; là aussi l'évolution tumorale rapide n'a pas permis d'envisager une reprise chirurgicale.
En dehors de ces 2 descellements, d'origine l'un infectieux et l'autre tumoral, aucune ostéolyse autour des vis d'ancrage n'a été observé même sur les malades au plus long recul.
Pour l'instant, aucune usure majeure des cupules en polyéthylène et aucun descellement fémoral n'a été observé.
Au total, 9 des 27 malades ont du être réopérés une ou plusieurs fois.
Résultats cancérologique :
Aux derniers examens, 14 des 27 malades (52 %) vivaient en première rémission complète, 3 souffraient de maladie évolutive locale et 10 sont morts ; 8 sont morts de maladie, 1 de complications intestinales de la radiothérapie et le dernier, en rémission complète, est décédé d'un accident de la voie publique 3 ans après la fin du traitement.
Cinq récidives locales (17 %) ont été constatées, toutes après les exérèses contaminées. .
Pour les 20 malades pris en charge avec une maladie localisée, le taux de survie globale à 5 ans atteint 75 % et celui de survie en première rémission 60 %.
Résultats fonctionnels :
Tous les malades ont pu être suivis au moins 6 mois permettant d'évaluer le résultat fonctionnel au-delà de la période postopératoire.
Sur les 27 malades qui ont été traités par prothèse composite de bassin, 24 malades conservaient, lors de ce dernier examen, leur prothèse initiale ; Le score moyen de ces 24 malades atteignait 29 (83 %) (tableau 3).
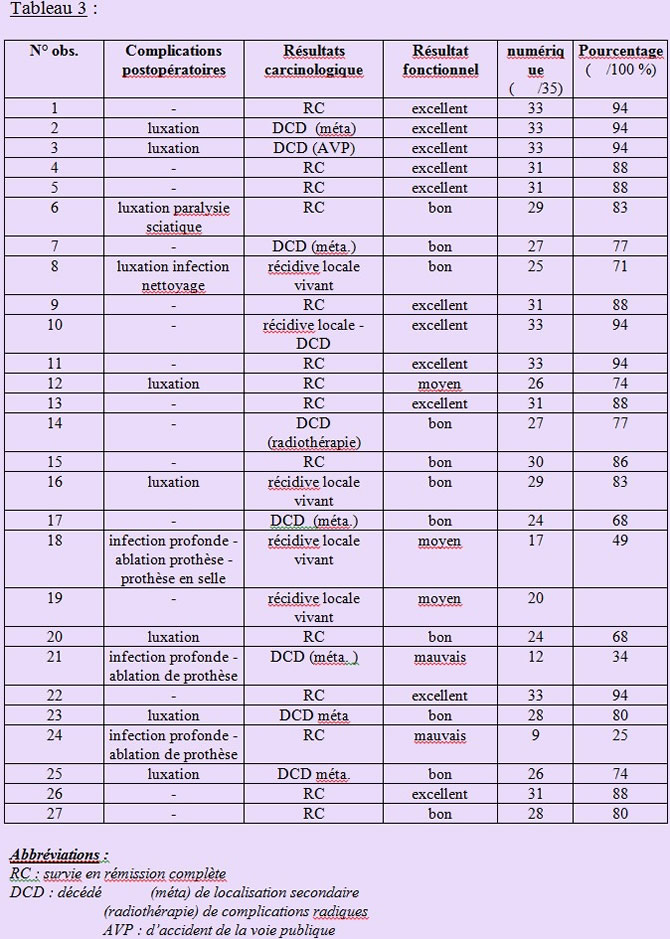
L'indolence était complète chez 18 malades, les 6 autres, présentaient des douleurs intermittentes. 22 de ces 24 malades marchaient sans canne et sans limite de temps de marche et 18 ne présentaient plus de boiterie évidente. En moyenne, la mobilité en flexion atteignait 100° et la mobilité globale 190°. L'inégalité des membres inférieurs était inférieure à 1 centimètre chez 22 malades et comprise entre 1 et 2 centimètres chez les 2 autres. La tolérance psychologique était excellente chez 20 malades et bonne chez les 4 autres (figure 7 et 8).
Le score du malade porteur de la prothèse en selle après guérison de son infection de prothèse de bassin était de 17 (48 %).
Les 2 malades avec une hanche ballante présentaient les plus mauvais résultats fonctionnels avec un score moyen de 10,5 (30 %) du fait de douleurs, de leur raccourcissement de 5 et 7 cm respectivement, de leur instabilité et de la mauvaise tolérance psychologique de leur infirmité.
Discussion :
La reconstruction après résection cotyloïdienne étendue pour tumeur osseuse maligne primitive représente une des tâches les plus difficiles de l'orthopédie cancérologique. Elle ne doit être entreprise que par des équipes à l'expérience et au recrutement suffisant.
Compte-tenu de la lourdeur et de la durée du temps d'exérèse, la tentation peut être grande de s'arrêter après le geste cancérologique. C'est ce que nous avons fait au début de notre expérience rapportée en 1979 (15). Malheureusement, après résection péricotyloïdienne sans reconstruction, la fonction du membre conservé est médiocre du fait du raccourcissement important souvent non appareillable, de l'absence de tout appui stable et de la très faible motricité active de hanche. Cette résection tête et col élargie donne certes un membre utile en position assise et un moins mauvais résultat cosmétologique que l'amputation mais la fonction résiduelle lors de la marche est plutôt moins bonne qu'après une désarticulation inter-ilio-abdominale bien appareillée.
Pour améliorer la fonction après résection large du cotyle, de nombreuses techniques ont été proposées : pseudarthrose ilio-fémorale, arthrodèse ilio-fémorale ou ischio-fémorale, autogreffe massive vascularisée ou non associée à une prothèse totale de hanche, allogreffe articulaire, os tumoral autoclavé remis en place, allogreffe iliaque associée à une prothèse de hanche, prothèse iliaque sur mesure, prothèse en selle ou prothèse composite.
Les premières séries de reconstruction après résection cotyloïdienne publiées par Ennecking (10, 13), O'Connor (27), Capanna (7) et Campanacci (6) tentaient d'obtenir l'arthrodèse. La reconstruction par arthrodèse, lorsqu'elle est possible, donne une stabilité utile, mais elle s'accompagne d'un raccourcissement parfois important, sacrifie la mobilité de hanche, empêche tout appui précoce après l'opération, et est exposée à plus de 50 % de pseudarthrose lorsque les traitements complémentaires (chimiothérapie et radiothérapie) sont nécessaires. Dans les séries publiées par Tomeno (31) et Windhager (36), le score fonctionnel moyen est de 13 (40 %).
La reconstruction par allogreffe massive de l'os iliaque associée à une prothèse totale de hanche ou par allogreffe articulaire (os iliaque et extrémité supérieure du fémur) ou par os tumoral autoclavé, proposé par Ennecking (11, 12), Harrington (18), Tomford (33) et Mankin (24) nous a séduit au début de notre expérience (8) comme Langlais (23) et Huten (20). Malheureusement, ces techniques exposent à de nombreuses complications, d'autant plus fréquentes et graves qu'on utilise des allogreffes irradiées : revascularisation et consolidation osseuse incertaine, risque infectieux important, ostéolyse et fracture secondaire. Ces complications nous ont fait abandonner les allogreffes massives du bassin en 1990. Dans la série de Osaki (26), le taux de fractures atteint 36 % et celui d'infection 10 %, ce qui le conduit à ne plus reconstruire le bassin lorsqu'il ne reste plus d'aile iliaque. Dans la série récente de Winhager (36), le résultat fonctionnel moyen après reconstruction par allogreffe ne dépasse pas 33 %. Par contre, les résultats se maintiennent dans les séries de Poitout (28) et Mankin (24) qui utilisent des allogreffes non irradiées associées à des prothèses totales de hanche.
La technique imaginée par Puget (29), reconstruit l'anneau pelvien par un greffon autologue prélevé sur le fémur supérieur homolatéral sur lequel peut être sellé un cotyle prothétique. Cette technique intellectuellement très satisfaisante peut être réalisée avec un greffon vascularisé, comme le proposent Yamamoto (37) et Tomeno (32). Elle nécessite, cependant, qu'il persiste un fragment de l'aile iliaque suffisant et rajoute le temps de reconstruction fémoral de la zone donneuse au temps de reconstruction cotyloïdien.
La prothèse en selle a été proposée par Nider (25) pour les reprises de prothèse totale de hanche infectée. Elle représente une solution rapide et élégante à la reconstruction du bassin lorsqu'un fragment important d'os iliaque a pu être conservé. Malheureusement, le résultat fonctionnel reste nettement inférieur à ceux d'une prothèse de bassin avec prothèse totale de hanche en particulier du fait de la stabilité insuffisante à la marche (obligeant le malade à utiliser 1 ou 2 cannes) et de la limitation de la flexion de hanche qui dépasse rarement les 60°.
Dans la série de Ham (16), le score moyen est de 60 %, dans la série de Winhager (36) 40 %. De plus, dans la série d'Abudu (2), le taux d'infection est plus élevé après prothèse en selle qu'après prothèse de bassin et de hanche vraisemblablement parce que la prothèse en selle, trop excentrée et trop fine, ne remplit que très imparfaitement le vide laissé par l'exérèse. La série récente d'Abouliafa (1) a enfin confirmé le taux important de complications liées à la prothèse elle-même : luxation, fracture d'un matériel, migration transiliaque progressive...
Les prothèses de bassin, avec prothèse totale de hanche semblaient exposées dans les séries anciennes à un taux plus important de complications que les reconstructions moins ambitieuses. L'amélioration des techniques et l'expérience chirurgicale paraissent avoir modifié ces données. Les travaux récents de Ham (16) et de Apfelstedt (3) comparant les désarticulations inter-ilio-abdominales et les reconstructions prothétiques après exérèse conservant le membre montrent des taux de complication semblables. Ceci suggère que les complications graves (infections, nécrose de lambeau, déficit neurologique) sont beaucoup plus liés aux difficultés de l'exérèse qu'à la technique particulière de reconstruction.
Finalement, avec les améliorations techniques récentes et les progrès des techniques chirurgicales, la reconstruction par prothèse de bassin et prothèse totale de hanche apparaît dans les séries récentes d'Abudu (2), Bruns (5) et de Windhager (36) comme la technique qui procure le meilleur résultat fonctionnel avec un score moyen de 60 à 80 %, semblable à celui que nous avons observé.
Certes les prothèses de bassin avec prothèses totales de hanche exposent à la luxation et le début de notre expérience en constitue une malheureuse démonstration. Les modifications de matériels (cotyle rétentif et butée antiluxation) et l'utilisation d'orthèse postopératoire ont réduit considérablement ce risque.
Les prothèses fabriquées sur mesure (30) présentent un certain nombre d'inconvénients : elles sont chères, parfois longues à fabriquer, elles ne peuvent pas être facilement adaptées à une modification du programme opératoire, leur ancrage dans l'os résiduel repose, le plus souvent, sur des vis de fixation perpendiculaires aux lignes de force principales.
La prothèse composite que nous utilisons paraît mieux répondre aux impératifs de cette chirurgie : disponibilité immédiate, prix de reviens peu élevé, excellente adaptabilité en peropératoire, réalisation possible quelque soit l'étendue de la résection même si cette résection s'étend à toute l'aile iliaque et à l'aileron sacré (figure 8 et 9), protection anti-infectieuse grâce aux antibiotiques du ciment, solidité immédiate permettant l'appui précoce, technique rapide et relativement simple, bonne résistance de l'ancrage à moyen terme.
En effet, à moyen terme, nous n'avons pas observé de descellement prothétique pur. Les 2 seuls cas observés dans notre série survenus respectivement au 18ème et au 38ème mois, étaient secondaires à une infection ou à une récidive locale. Cette résistance de l'ancrage paraît étonnante compte-tenu des efforts exercés sur le matériel. Elle traduit vraisemblablement le positionnement favorable des vis d'ancrage et leur solidarisation par le ciment. Ce procédé permet, en effet, un positionnement idéal des 4 à 6 longues vis de fixation posées selon la direction des lignes de force alors que les prothèses sur mesure sont habituellement fixées par des vis transversales ou horizontales courtes. D'autre part, le ciment assure une solidarisation immédiate et définitive de toutes les vis les unes aux autres donnant un ancrage à directions divergentes. Enfin, le comblement à vue du vide post-résection par le ciment supprime tout espace mort entre la prothèse composite et l'os restant et annule ainsi tout effort en compression-flexion. Notre recul maximum sur prothèse composite n'est que de 100 mois et ne permet pas d'extrapoler les résultats à plus long terme. Il faut, cependant, remarquer que sur les cas les plus anciens il n'est pas apparu d'ostéolyse autour des vis d'ancrage.
Conclusion :
La prothèse de bassin avec prothèse totale de hanche représente actuellement, une bonne solution, susceptible de donner le moins mauvais résultat fonctionnel après résection large du cotyle pour tumeur. En cas d'échec infectieux, l'utilisation de prothèse en selle ou de technique plus classique restent possible. Seul un recul plus long, vérifiant que le taux de descellement à long terme reste faible permettra cependant de valider les indications de ce type de montage dans les tumeurs malignes primitives et en particulier celles qui imposent la résection totale du cotyle et de l'aile iliaque.
REFERENCES
1. Aboulafia AJ, Buch R, Mathews J, Li W, Malawer MM. Reconstruction using the Saddle prosthesis following excision of primary and metastatic periacetabular tumors. Clin. Orthop. 1995 ; 314 : 203-213.
2. Abudu A., Grimer R.J., Cannon S.R., Carter S.R., Sneath R.S. - reconstruction of the hemipelvis after the excision of malignant tumours. Bone Joint Surg., 1997 ; 79 B, 5, 773-779.
3. ApfBelstaedt J.P., Driscoll D.L., Spellman J.E., Velez A.F., Gibbs J.F., Karakousis C.P. - Complications and outcome of external hemipelvectomy in the management of pelvic tumors. - Ann. Surg. Oncol. ; 1996 ; 3 : 304-309.
4. Braund R.R., Pigott J.D. - Acetabulectomy with preservation of extremity. Operative technic and report of 3 cases. Amer. Surg. 1966 ; 32 : 112-116.
5. Bruns J., Luessenhop S.L., Dahnmen G. - Internal hemipelvetomy and endoprosthetic pelvic replacement : long terme follow up results. Arch. Orthop. Trauma. Surg. 1997, 116 : 27-31.
6. Campanacci M, Capanna R. Pelvic resections. The Rizzoli institute experience. Orthop. Clin. North Am. 1991 ; 22 : 65-86.
7. Capanna R., Van Horn J.R., Guernelli N., and All. - Complications of pelvic resections. Arch. Orthop. Trauma. Surg. - 1987 ; 106 : 71-77.
8. Delepine G, Delepine N. Résultats préliminaires de 79 greffes osseuses massves dans le traitement conservateur des tumeurs malignes de l'adulte et de l'enfant. Int. Orthop. 1988 ; 12 : 21-29.
9. Delepine G, Delepine N. Sarcome d'Ewing de l'os iliaque. Chirurgie carcinologique. Cah. Oncol. 1997 ; 1 : 9-19.
10. Enneking W.F., Local resection of malignant lesions of the hip and pelvis. J. Bone Joint Surg. 1966 ; 48A : 996-1007.
11. Ennecking W.F., Menendoz F.R. - Functional evaluation of various reconstruction after periacetabular resection of iliac lesions. In Ennecking W.F. (Ed.) - Limb salvage in musculoskeletal Oncology, New york, Churchill Livingstone ; 1987 ; 117-135.
12. Enneking W.F., Dunham W., Gebhardt M.C., Malawer M., Pritchard D.J. - A system for the functional evaluation of reconstruction procedures after surgical treatment of tumors of the musculoskeletal system. Clin. Orthop. 1993 ; 286 : 241-246.
13. Enneking W.F., Duhnam W.R. - Resection and reconstruction for primary neoplasm involving the inominate bone. - J. Bone Joint Surg. 1978 ; 60 : 731-746.
14. Enneking W.F.. A system of staging musculoskeletal neoplasms. Clin. Orthop. 1986 ; 204 : 9-24.
15. Goutallier D., Debeyre J., Delepine G. - Iliectomie totale avec conservation du membre inférieur - N. Presse Med. (Paris), 1979 ; 8 : 1255-1257.
16. Ham S.J. - External and internal hemipelvectomy for sarcomas of the pelvic girdle : consequences of limb salvage treatment. Eur. Journal Surg. Oncol. - 1997 ; 23 : 540-546.
17. Harrington K., Johnoston J.O., Kaufer H.N., Luck J.V., Moore T.M. - Limb salvage and prosthetic joint reconstruction for low grade and selected high grade sarcoma of bone after wide resection and replacement by autoclaved autogenic graft. - Clin. Orthop. Rel. Res., 1986 ; 211 : 180-214.
18. Harrington K.D. - The use of hemipelvic allograft or autoclaved graft for reconstruction after wide resections of malignant tumors of the pelvis. J. Bone Joint Surg. - 1992 ; 74 : 331-341.
19. Harrington K.D., - The management of acetabular insufficiently secondary to metastatic malignant disease. J. Bone Joint Surg., 1981 ; 63 (4) : 653 - 664.
20. Huten D. Les reconstructions de l'hémibassin par allogreffe massive (à propos de 11 cas). Communication. XIXè Journées de chirurgie orthopédique et traumatologique de l'Hôpital Bichat.
21. Johnson J.T. - Reconstruction of the pelvic ring following tumor resection - J. Bone Joint Surg., 1978 ; 60 : 747-751.
22. Kotz R, Kustschera HP, Windhager R. Early experience with implantation of pelvic prostheses designed by CAD. In : Brown KL ed. 6th International Symposium, complications of limb Salvage. Montreal 1991 : 211-213.
23. Langlais F, Thomazeau H., Kerbrat P., Bracq H., Bergeron C. - Allogreffes massives de bassin. Possibilités et limites en chirurgie oncologique et réparatrice. Chirurgie 1996 ; 121 (3) : 215-219.
24. Mankin HJ, Dopplet S. Tomford W. Clinical experience with allografts implantation. Clin. Orthop. 1983 ; 174 : 69-86.
25. Nieder E, Elson RA, Engelbrecht E. The saddle prosthesis for salvage of the destroyed acetabular. J. Bone Joint Surg. 1990 ; 72B : 1014-1022.
26. Ozaki T, Hillman A., Bettin D., Wuissam P., Winkelmann W. - High complication rates with pelvic allografts. Experience of 22 sarcomas resections. Acta Orthop. Scand. 1996 ; 67 (4) : 333-338.
27. O'Connor M., Sim F.H.. Salvage of the limb in the treatment of malignant pelvic tumors. J. Bone Joint Surg. 1989 ; 71 A : 481 - 493.
28. Poitout D, Tropiano P. - Reconstructions de cotyle après chirurgie itérative de la hanche (à propos de 37 cas). Bull. Acad. Nat. Med., 1996 ; 182 (3) : 515-518.
29. Puget J, Utheza G. Reconstruction de l'os iliaque à l'aide du fémur homolatéral après résection d'une tumeur pelvienne. Rev. Chir. Orthop. 1986 ; 72 : 155.
30. Schollner D, Ruck W. Die Bechenendoprothese : eine alternative zur hemipelvectomie. Z. Orthop.1986 : 72 ; 112-968.
31. Tomeno B. Procédés de reconstruction après résection totale ou partielle d'un hémibassin dans le traitement des tumeurs malignes de l'os iliaque. J. Chir. Orthop. 1991 ; 77 (Suppl II) : 95-98.
32. Tomeno B, Anract P. - Résections du bassin pour tumeur. Encycl. Med. Chir. (Elseiver, Paris). Techniques chirurgicales orthopédie-Traumatologie. 1998 ; 44-505, 16 p.
33. Tomford WW, Thongphasuk J, Mankin HJ, Frozen Musculoskeletal allografts. J. Bone Joint Surg. 1990 ; 72A : 1137-1143.
34. Ushida A;, Myoui A., Araki N., Yoshikawa H., Ueda T., Aoki Y. - Prosthetic reconstruction for periacetabular malignant tumors. Clin. Orthop. Rel. Research, 1996 ; 326 : 238 - 245.
35. Wanebo HJ, Whitehill R, Gaker D. Composite resection. An approach to advanced pelvic cancer. arch. Surg. 1987 ; 122 : 1401-1406.
36. Windhager R., Karner J. Kutschera H.P., Polterauer P., Salzer-Kuntschik M., Kotz R. - Limb Salvage in periacetabular sarcomas - Clin. Orthop. Rel. Research, 1996 ; 331 : 265-276.
37. Yamamoto Y., Takeda N., Sucihara T. - Pelvic reconstruction with vascularized bone flap of femur. Plast. Reconstruct. Surg. 1997 ; 100 (2) : 415-417.


