Publié sur :
La Médecine Infantile - 90" année - N°1 Janvier 1983 (Ma/OJ'ne S.A. édit.) - 1983
Voir la version PDF de cette publication :

Le granulome éosinophile de l'os
Nicole Delépine, Gérard Delépine, J.C. Desbois, F. Grétillat
Le granulome éosinophile de l'os
Localisation purement osseuse de l'histiocytose X, le granulome éosinophile de l'os n'a été reconnu qu'en 1940 par Lichenstein (25). Sa rareté et son aspect radiologique parfois pseudo-malin (34) peuvent rendre son diagnostic difficile si l'on ne l'évoque pas de principe devant toute lésion osseuse de l'enfant.
ETIOLOGIE
1) Fréquence :
Le granulome éosinophile de l'os est une lésion rare dont la prévalence est estimée
0,5 million (7) ; soit environ 25 nouveaux cas annuels en France. A peine plus de 700 cas mondiaux ont été publiés en séries (1, 2, 5, 7, 10, 12, 16, 17, 21, 22, 23, 26, 28, 29, 31, 32, 33, 38, 39). S'il ne constitue que 2 % des principaux relevés de tumeurs osseuses primitives, sa survenue précoce explique qu'il représente près de 4 % des lésions tumorales osseuses de l'enfant.
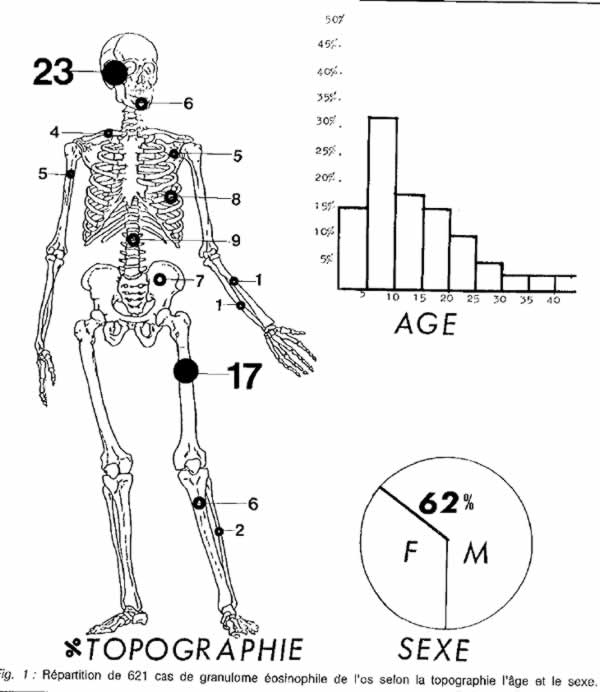
2) Age :
Il atteint surtout l'enfant entre 5 et 10 ans mais aussi l'adolescent et l'adulte jeune. L'aspect clinique et évolutif dépend beaucoup de l'âge ; dans la première enfance, les localisations osseuses s'associent habituellement à des manifestations viscérales qui dominent le pronostic ; chez l'adolescent l'atteinte monostotique est la règle.
3) Sexe :
Une prédominance masculine nette est retrouvée dans la plupart des séries importantes. Le sex-ratio est de 1,6.
4) Topographie :
La répartition squelettique est très typique : atteinte préférentielle du crâne chez l'enfant, des côtes (39), et du maxillaire inférieur chez l'adulte jeune, du rachis et du fémur à tout âge. L'atteinte des petits os des extrémités est par contre exceptionnelle. Sur les os longs, le siège est diaphysaire (80 %) ou métaphysaire. Il faut souligner la rareté classique de la localisation épiphysaire (15), puisqu'à notre connaissance moins d'une dizaine d'observations à début épiphysaire ont été publiées.
ÉLÉMENTS DU DIAGNOSTIC
1) Les signes révélateurs sont très banals :
Le plus souvent, douleurs modérées progressivement croissantes ; plus rarement, tuméfaction d'un os superficiel (crâne, crête tibiale) ; exceptionnellement, fracture pathologique, compression médullaire, chute d'une dent à un âge inhabituel ; parfois enfin, la maladie asymptomatique est révélée par un examen radiologique fortuit.
2) Les signes radiologiques sont multiples et peuvent être associés de manière variée (1, 2, 5, 7, 10, 11, 16, 17, 19, 26, 28, 31, 32, 33, 36, 38, 39).
a) L'ostéolyse à point de départ centro-médullaire est le signe le plus constant : tantôt bien limitée, comme dessinée au compas (la limite nette est souvent évocatrice du diagnostic par la présence d'arcs de cercle) ; tantôt soulignée d'une ligne de condensation qui la cerne en halo ; parfois au contraire, mal limitée, érodant en périphérie la corticale qu'elle amincit de l'intérieur jusqu'à la rompre ; parfois enfin, l'ostéolyse est totale, entraînant la disparition d 'une parcelle de diaphyse, de vertèbre, posant alors souvent un problème mécanique urgent.
b) La réaction périostée est variable : tantôt minime ou absente, l'ostéolyse à l'emporte pièce grignotant la corticale ; tantôt importante, la périostite peut même prédominer sur l'ostéolyse, élargissant et condensant l'os atteint.

c) L'atteinte des parties molles est fréquente et ne doit pas faire conclure trop rapidement à la malignité. Rarement évidente sur les clichés standards, elle est mieux mise en évidence sur les clichés à rayon mous, les xérographies et surtout le scanner qui montre sa réelle fréquence dans les lésions de grande taille.
d) La soufflure de l'os n'est pas rare sur le fémur et les os plats.
3) L'association de ces signes radiologiques élémentaires réalise, selon la topographie, des images bien différentes.
a) sur le crâne ou la face, l'ostéolyse lacunaire à l'emporte-pièce est habituelle ; elle doit être différenciée d'un kyste épidermoïde ;
b) l'atteinte du tiers interne de la clavicule donne volontiers une ostéolyse ovalaire soufflante cernée d'un halo de condensation ; volontiers douloureuse et inflammatoire, la lésion peut simuler le sarcome d'Ewing ou l'ostéosarcome ;
c) les lésions costales sont habituellement révélées par une fracture pathologique sur ostéolyse soufflante pouvant évoquer une dysplasie fibreuse ou un kyste solitaire ;
d) les localisations vertébrales prennent plusieurs aspects (9, 30, 37). La vertebra plana est l'aspect classique évocateur mais l'ostéolyse totale à l'emporte-pièce est peut-être plus fréquente chez l'adolescent ; parfois pluri-vertébrale, elle pose le diagnostic différentiel du Pott ou du kyste anévrysmal ;
e) sur le fémur la périostite prédomine fréquemment et les aspects pseudo-ostémyélitiques ou pseudo-Ewing ne sont pas rares.
4) Les examens biologiques sont de peu d'intérêt diagnostique
L'éosinophilie sanguine manque habituellement dans le granulome éosinophile de l'os ; la vitesse de sédimentation n'est accélérée qu'au moment des poussées évolutives ; la scintigraphie osseuse au technétium montre une lésion discrètement hyperfixante au début (42) ; c'est dire que l'examen anatomo-pathologique s'impose dans tous les cas.
ANATOMIE PATHOLOGIQUE
1) Macroscopie :
Lors de l'intervention, la lésion se présente comme un tissu mou, peu vascularisé, à limites nettes, dont l'aspect dépend du stade évolutif. Au début, la tumeur est friable, brunâtre et déborde volontiers dans les parties molles ; le curetage retrouve facilement les limites de la lacune, formées d'os sain. Plus tard, le tissu pathologique est plus ferme, jaune pâle. En involuant, il devient plus dur, grisâtre, avant de disparaître.
2) Histologie :
(3, 12, 13, 31, 32, 37, 39)
La lésion est typiquement constituée de nappes cellulaires polymorphes dont le contingent prédominant, histiocytaire, est parsemé de polynucléaires éosinophiles. Les histiocytes, volontiers groupés en amas périvasculaire, présentent de nombreux aspects plasmodiaux et de phagocytose. Quelques lymphocytes et fibroblastes complètent le tableau.
A certains stades évolutifs, le diagnostic histologique de lésion osseuse de l'histiocytose X peut être très difficile avec une ostéite ou un sarcome. C'est dans ces cas que la cytologie sur empreinte et surtout la microscopie électronique sont d'un apport irremplaçable (3). La découverte au microscope électronique du corps X affirme en effet l'histiocytose X sans ambiguité possible.
ÉVOLUTION
L'évolution constitue le problème essentiel de l'histiocytose X. Nous envisagerons successivement l'évolution du granulome éosinophile de l'os, puis l'évolution de la maladie générale avant de rappeler les critères pronostiques qui constituent les arbitres de la décision thérapeutique.
l) L'évolution locale est régulièrement favorable, mais la guérison nécessite des délais très variables et parfaitement imprévisibles.
a) Parfois l'évolution est aiguë, marquée par la disparition de tout un segment osseux moins de 6 semaines après le début clinique apparent, puis par la guérison en 3 mois.
b) Habituellement, l'évolution subaiguë aboutit à la reconstruction osseuse en un an. c) Exceptionnellement, l'évolution est chronique, les lésions radiologiques paraissent
immuables sur plusieurs années.
d) Enfin, cette évolution locale est capricieuse : une lésion peut guérir en 6 mois pour réapparaître brutalement plusieurs années après.
2) L'apparition d'un autre foyer osseux n'est pas rare
Cette généralisation osseuse émaille près de 25 % des cas de l'enfant jeune. Parfois évidente dès le bilan initial, elle survient habituellement dans l'année qui suit le diagnostic, alors que la lésion révélatrice n'a pas fini d'évoluer. Mais la possible apparition tardive d'un second foyer osseux, alors que la lésion primitive est guérie, impose une surveillance systématique d'au moins 5 ans. Les formes polyostotiques partagent le bon pronostic des formes mono-osseuses et guérissent de la même façon.
3) Le passage d'une forme osseuse pure à une forme viscérale est exceptionnelle.
Aucun cas n'en est retrouvé dans les séries de Cheyne (6, 7), d'Oberman (32), Mc Gawran (28), Oschner (33) ni dans notre casuistique. Les quelques observations rapportées sont généralement anciennes et la qualité du bilan initial peut souvent être discutée, d'autant que l'apparition clinique des signes viscéraux suit trop rapidement la découverte de la lésion osseuse inaugurale.
Compte tenu de la quasi constance de l'atteinte osseuse dans les formes graves de l'histiocytose X de l'enfant (8, 20, 24, 27, 36, 39, 40, 41, 43, 44), nous pensons qu'il s'agit en fait d'histiocytose généralisée d'emblée mais initialement méconnue.
4) Facteurs de pronostic (!, 4, 6, 12, 31, 36, 39)
a) Devant une lésion osseuse que l'examen anatomo-pathologique rattache à l'histiocytose X, un bilan soigneux s'impose à la recherche de signes qui feraient craindre une forme pluri-tissulaire : adénopathies volumineuses, hépato-splénomégalie, localisations cuta nées, lésions pulmonaires, signes généraux, anémies, thrombopénie, leucopénie. Lorsque l'atteinte osseuse paraît isolée, deux facteurs peuvent encore faire réserver le pronostic : l'âge jeune et la topographie centrale.
b) L'âge (1, 4, 12, 31, 36, 39) constitue le facteur pronostic essentiel de l'histiocytose X. Avant un an, toute localisation osseuse même apparamment isolée doit être considérée comme une maladie de Letterer Siwe jusqu'à preuve, évolutive, du contraire. Entre 1 et 3 ans, les différentes formes cliniques de l'histiocytose sont de fréquence comparable ; la mortalité globale spontanée atteint encore 20 % ; pourtant dès cet âge, en dehors des localisations crâniennes, les formes à début osseux restent purement osseuses. Entre 3 et 12 ans, le pronostic des formes initialement osseuses est excellent et l'évolution est dominée par les complications locales et la possibilité d'apparition d'autres foyers osseux. Après 12 ans, l'atteinte osseuse du granulome éosinophile reste habituellement solitaire et ses complications potentielles dépendant de sa localisation.
c) La topographie des lésions expose en effet à des complications particulières dont la crainte justifie une surveillance accrue : complications neurologiques ou endocriniennes des atteintes de la base du crâne, compression médullaire (14, 18, 30, 35, 37, 45) des localisations vertébrales, édentation des atteintes maxillaires. L'atteinte des os longs peut être marquée par une fracture pathologique, exceptionnelle, pour une sclérose diaphysaire séquellaire, rare.
L'énumération des complications possibles ne doit cependant pas faire oublier leur caractère exceptionnel. Passée la première enfance, le granulome éosinophile de l'os est une maladie qui guérit spontanément 95 fois sur 100.
TRAITEMENT
1) Traitement médical
La bégninité du granulome éosinophile de l'os ne justifie pas les médicaments majeurs
(corticoïdes, antimitotiques) qu'imposent parfois les formes viscérales.
2) Radiothérapie
La radiothérapie a été largement employée dans le passé. Son efficacité réelle n'a pas encore été prouvée dans cette maladie imprévisible, spontanément curable. Ses risques ne doivent pas être sous-estimés chez l'enfant, et en particulier son risque carcinogène démontré par plusieurs observations de granulome éosinophile. Aussi ne doit-elle être utilisée qu'à faibles doses (inférieures à 20 gY) sur des lésions évolutives, menaçant à court terme de complications graves, et non curables chirurgicalement.
3) La chirurgie
a) Le chirurgien doit avant tout fournir le matériel nécessaire au diagnostic. Compte tenu de l'intérêt de la cytologie sur empreinte et de la microscopie électronique, toute suspicion du diagnostic justifie la présence de l'anatomo-pathologiste lors de la biopsie.
b) Lorsque le diagnostic, soupçonné en pré-opératoire, a été confirmé en extemporané, il est préférable de réaliser immédiatement un complément de curetage si la taille et la topographie de la lésion rendent ce geste anodin. Le curetage paraît en effet raccourcir l'évolution spontanée.
c) Les autres indications chirurgicales, sont aussi exceptionnelles que les complications qui les justifient : traitement d'une fracture pathologique, traitement orthopédique d'une lésion rachidienne évolutive, libération médullaire et arthrodèse en cas de paraplégie.
4) La simple surveillance, régulière, clinique et radiologique constitue en fait l'attitude "thérapeutique" de choix de la majorité des cas.
BIBLIOGRAPHIE
1. AUGEREAU B., THUILLEUX G., MOINET PH. -Granulome éosinophile des os. J. Chir. (Paris), 1977, 113, 159•170.
2. AVERY M.-E., MC AFFE J.-G., GUILD H.-G.- The course and prognosis of reticuloendotheliosis. Astudy of forthy cases. Am. J. Med., 1957, 22, 636-652.
3. BASSET F., NEZELOFF C., MALLET R., TURIAF O.-Nouvelle mise en évidence par la microscopie électronique de particules d'allure virale dans une seconde forme de l'histiocytose X, le granulome éosinophile de l'os. C.R. Acad. Sc. (Paris), 1965, 21, 5719-5720.
4. BERNARD R., ROUSSEL A., OLMER M.-G. -Pronostic actuel des réticuloses aiguës et subaiguës. Pédiatrie, 1961, 16, 72-80.
5. CHACHA P.-B., ORTHI M.-CH., KHONG B.-T. - Eosinopholic granuloma of bane, a diagnostic problem. Clin. Orthop. Rel. Research, 1971, 80, 79-88.
6. CHEYNE C. - Pronostic signs of histiocytosis X - Proc. Royal Soc. Med., 1971, 64, 334.
7. CHEYNE C. - Histiocytosis X. J. Bane Joint Surg, 1971, 53 B, 366.
8. CHRISTIAN H.-A.- Defects in membranous bane, exophtalmy and diabetes insipiders. Med. Clin. N.Amer., 1920, 3, 849-871.
9. COMPERE E.-L., JOHNSON W.-E., COVENTRY M.-B. - Vertebra plana due ta eosinophilic granuloma, J. Bane Joint Surg, 1954, 36 A, 969.
10. DUNDON C.-C., WILLIAM H.-A., LAIPPLY T.-C.-Eosinophilic granuloma of bane. Radiology, 1946, 47, 433.
11. ENNIS J.-T., WHITEHOUSE F.-G., ROSS M.-The radiology of the bane charge in histiocytosis X. Clin. Radio., 1973, 24, 212-220.
12. ENRIQUEZ P., DAHLIN D.-C.- Histiocytosis X; a clinicat study. Maya Clin. Proc., 1967, 42, 88-99.
13. FARBER S.-The nature of solitary or eosinophilic granuloma of bane. Am. J. Pathology, 1941, 17, 625.
14. FARINE- Granulomes éosinophiles vertébraux avec compression médullaire chez l'enfant. Rev. Chir. Orthop., 1972, 58, 575-586.
15. FEYRE M., BERTRAND P. - Existence de granulomes éosinophiles épiphysaires Rev. Chir. Orthop., 1970, 56, 345-353.
16. FOWLES J .-V., BOBECHKO W.-P. -Solitary eosinophilic granuloma of bone. J. Bone Joint Surg, 1970, 52 B, 238.
17. GREEN W.-T. , FARBER S.-Eosinophilic or solitary granuloma of bone. J . bone Joint Surg, 1942, 47,445.
18. GREEN N.-E., ROBERTSON W.-W, KILROY A. -Eosinophilic gra nuloma of the spine with associated beural deficit. J. Sone Joint Surg, 1980, 62 A, 1197-1201.
19. HAMILTON J.-8., BARNER J. -L., KENNEDY P. -L., CORT J.-J. - The oisons manifestations of eosinophilic granuloma. Radiology, 1946, 47, 445.
20. HAND A. - Polyura and tuberculosis. Arch. Ped., 1893, 10, 673-675.
21. HUNTER T. - Solitary eosinophilic granuloma of bane. J. Bone Joint Surg, 1956, 38 B, 545.
22. JAFFE H.-L., LICHTENSTEIN L. - Eosinophilic granuloma of bone. Archives Path., 1944, 37, 99.
23. LEGER L. , DUCROQUET R., GAUTHIER J., WILLARS P., TCHEKOFF -Le granulome éosinophile des os. Presse Méd., 1947 , 55, 648-650.
24. LETTERER E. - Aleukamische retikulose. Frankfort 2 Path., 1924, 30, 377-394.
25. LICHENSTEIN L., JAFFE H.-L. - Eosinophilic granuloma of bone, with report of a case. Amer. J.Pathology, 1940, 16, 595.
26. MC CULLOUGH C.-J. - Eosi nophilic granuloma of bone; Acta Orthop. Scand. 1980, 51, 389-398.
27. LICHENSTEIN L. - Histiocytosis X: integration of eosinophilic granuloma of bone, Letterer Siwe disease, as related manifestations of a single nosological entity. Arch. Path., 1953, 56, 84-102.
28. MC GAWRAN H.-M., SPADY H.-A.-Eosinophilic granuloma of bone. J. Bone Joint Surg, 1960, 42 A,979.
29. MERCER SON W., DUTHIE R.-8.- Histiocytic granulomatosis. J. Sone Joint Surg, 1956, 38 B, 279.
30. NESBIT M.-E., KIEFFER S.-O., D'ANGION G.-J. -Reconstitution of vertebral height in histiocytosis X a long term follow up. J. Bone Joint Surg, 1969, 51 A, 1360-1368.
31. NEZELOFF C.-H., GUIBERT C.-L.-L'histiocytose X, nosologie et pronostic Arc. Fr. Pédiat., 1963, 20-4, 1063.
32. OBERMAN H.-A. - Idiopathie histiocytosis. Pediatries, 1961, 28, 307.
33. OCHSNER S.-F.-Eosinophilic gra nuloma of bone experience with 20 cases. A mer. J. Roentgenol., 1966,97, 719-726.
34. OTANI S., EHRILCH J.-C.-Solitary gra nuloma of bone, simulating primary neoplasm. Amer. J. Pathol. 1940, 16, 479.
35. PERROT, MANSUY, PILARD - Paraplégie par granulome éosinophile vertébral chez l'enfan t. Ann. Chir. Inf. Paris, 1966, 7, 147-154.
36. PORETTI 1. -Bane lesion eosinophilic granuloma of bone, hand Schüller-Christian disease, and Letterer Siwe disease. J. Sone Joint Surg, 1948, 30 A, 811.
37. RIGAULT P., FINIDORI G. -Les localisations vertébrales de l'histiocytose X. Aspect orthopédiques. Rev. Chir. Orthop., 1977, Supplt. II, 190-194.
38. SBARBARD J.-L., JUN, FRANCIS K.-C. -Eosinophilic granuloma of bone. J.A.M.A. , 1961, 178, 706.
39. SCHAJOWICZ F., SLULLITEL J .-Eosionphilic granuloma of bone and its relationship to Hand Schulle Christian and Lttterer Siwe. J. Bone Joint Surg, 1973, 55 B, 545.
40. SCHÜLLER A. - Uber Eigenartige Schadeldefekte in Jungendalter. Fortschrifte auf clein gebeite der Rôentenstrahlen, 1915, 23, 12.
41. SCHÜLLER A. - Dyosis hypoplasaria. Brit. J. Radial., 1926, 31, 156-158.
42. SIDDIQUI A., TASHJIAN J.-H, LAZARUS K., WELLMAN H.-N , BAEHNER R.-L. - Nuclear medicine st udies in evaluation of skeletallesions in children with histiocytosis X. Radiology , 1981, 140, 787-789.


